"รักษาภาวะไขมันในเลือดผิดปกติให้เร็วขึ้น เป้าหมาย LDL-C กลับมาแล้ว ทุกคนควรตรวจ Lp(a) อย่างน้อยหนึ่งครั้ง ใช้สมการ PREVENT แทนสูตรเก่า และอาหารเสริมไม่แนะนำให้ใช้ลดไขมัน" Guideline ไขมันใหม่ เพิ่งออกไม่กี่ชั่วโมงก่อน จัดไปครับ
สำหรับท่านที่ไม่ใช่บุคลากรทางการแพทย์ขอเชิญที่
https://www.facebook.com/share/1CGnCPXmRW/ ของพี่หมอคิด Supachai Parchariyanon ได้เลยครับบ
Note: Siriraj Genomics ให้บริการตรวจยีน FH นะครับ 3 ยีน 12,000 บาท ข้าราชการเบิกได้ อาจารย์มานพฝากมาครับ ฮ่าๆๆ หรือท่านใดตรวจเอกชน N Health ก็มีเช่นกันครับ จัดไปคร้าบ
2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines
Note: Lp(a) กับ CAC score นี่หมอบางท่านอาจจะไม่ทราบ แล้วไปแซะคนตรวจว่า over investigation ซึ่งคนโดนหนักนี่คือ ชาวหมอ Wellness ผมว่าวันนี้คำตอบชัดแล้วนะครับ ยังไงฝากพิจารณาด้วยครับ evidences มันวิ่งเร็วมากๆ ถ้าไม่แน่ใจก่อนจะแซะ ลองถาม AI + search mode ก่อนครับ ฮ่าๆ
═══════════════════
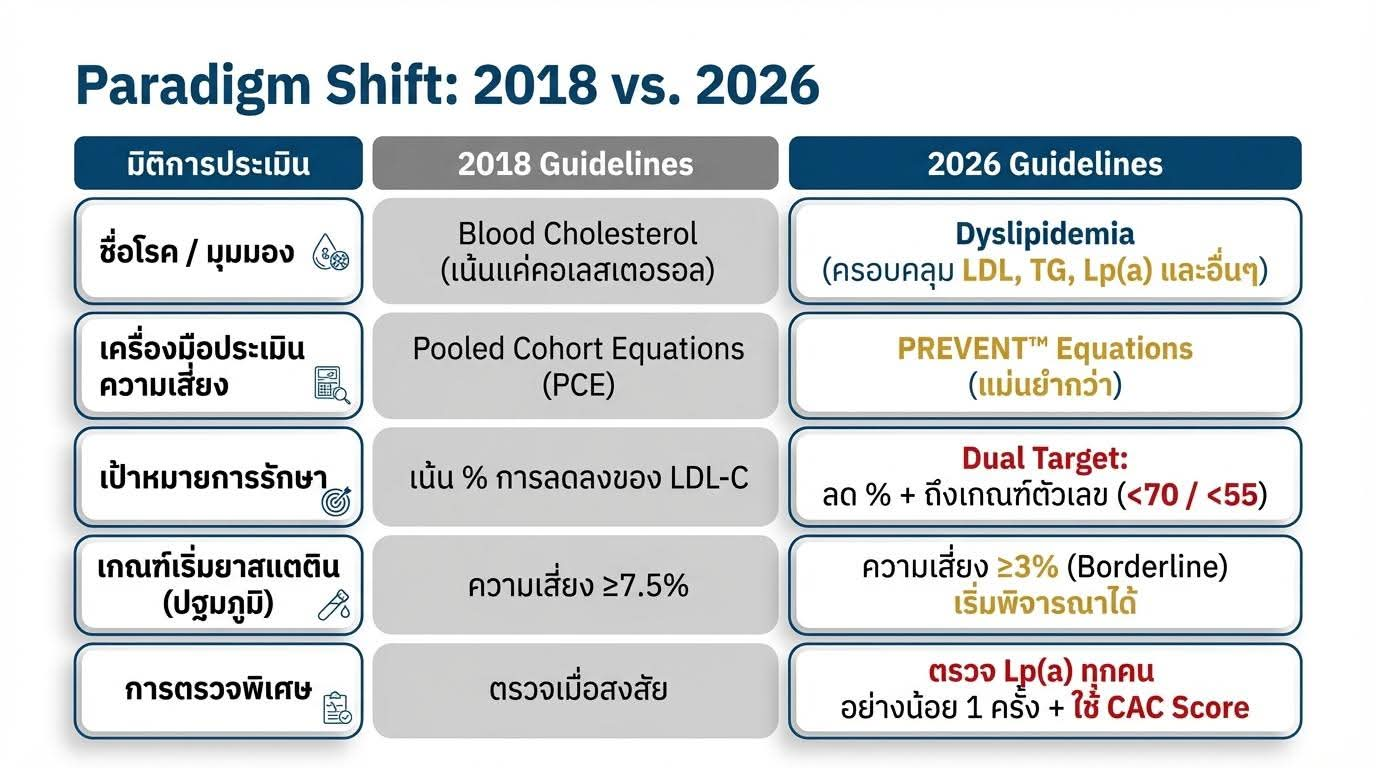
Guideline ฉบับใหม่ล่าสุดจาก ACC/AHA ปี 2026 ว่าด้วยการจัดการภาวะไขมันในเลือดผิดปกติ (Dyslipidemia) ออกมาแล้ว โดยแทนที่ Guideline ฉบับปี 2018 อย่างเป็นทางการ
เขียนโดย Roger Blumenthal จาก Johns Hopkins เป็นประธาน พร้อมคณะผู้เชี่ยวชาญจาก 10 องค์กรวิชาชีพ ได้แก่ ACC, AHA, AACVPR, ABC, ACPM, ADA, AGS, APhA, ASPC, NLA และ PCNA
เอกสารฉบับเต็มมีความยาว 123 หน้า ตีพิมพ์ใน Circulation 2026 ผมสรุปประเด็นสำคัญที่เปลี่ยนแปลงจากฉบับเดิมมาครับ
***ถ้าเจอจุดผิดในบทความรบกวนบอกหน่อยนะคร้าบ ขอบคุณมากๆๆเลยครับ***
═══════════════════
สิ่งที่เปลี่ยนไปจาก Guideline 2018
═══════════════════
เปลี่ยนชื่อจาก "Blood Cholesterol" เป็น "Dyslipidemia" สะท้อนความเข้าใจที่กว้างขึ้น ครอบคลุมทั้ง LDL, Triglycerides, Lp(a) และ Atherogenic Lipoproteins อื่นๆ
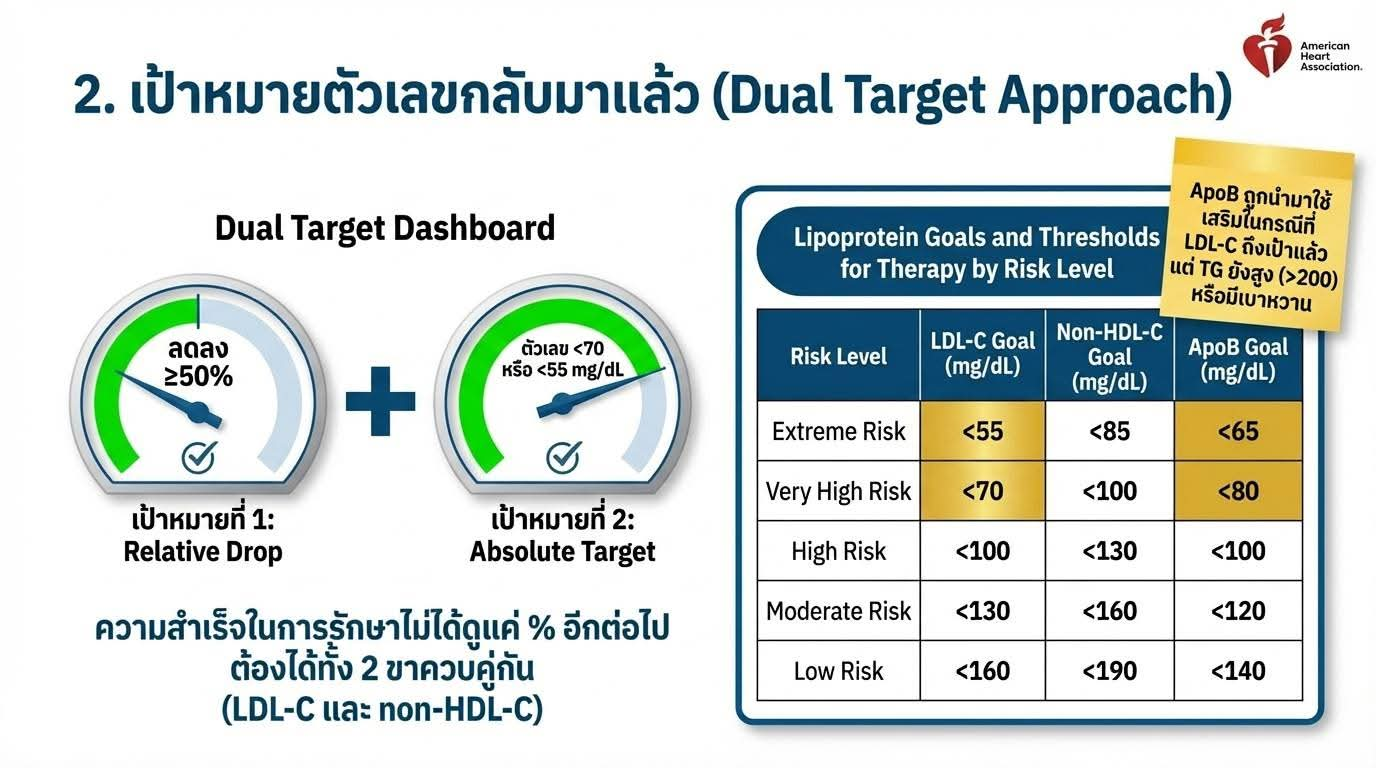
เป้าหมาย LDL-C เป็นตัวเลขกลับมาแล้ว ไม่ใช่แค่เน้น % การลดลงอย่างเดียวเหมือน Guideline 2018
ใช้สมการ PREVENT-ASCVD แทน Pooled Cohort Equations (PCE) ในการประเมินความเสี่ยง
แนะนำตรวจ Lp(a) อย่างน้อย 1 ครั้งในผู้ใหญ่ทุกคน (Class 1)
แนะนำตรวจ ApoB เพื่อประเมินความเสี่ยงที่แม่นยำขึ้น โดยเฉพาะในกลุ่มที่ LDL-C ถึงเป้าแล้วแต่ยังมีความเสี่ยงตกค้าง
ใช้สมการ Martin/Hopkins หรือ Sampson/NIH แทนสูตร Friedewald ในการคำนวณ LDL-C
อาหารเสริมไม่แนะนำให้ใช้ลดไขมัน (Class 3: No Benefit)
เพิ่มคำแนะนำสำหรับ HIV, มะเร็ง, CKD, โรคอักเสบเรื้อรัง และปัจจัยเสี่ยงด้านการเจริญพันธุ์
═══════════════════
การประเมินความเสี่ยง ASCVD แบบใหม่ด้วย PREVENT
═══════════════════
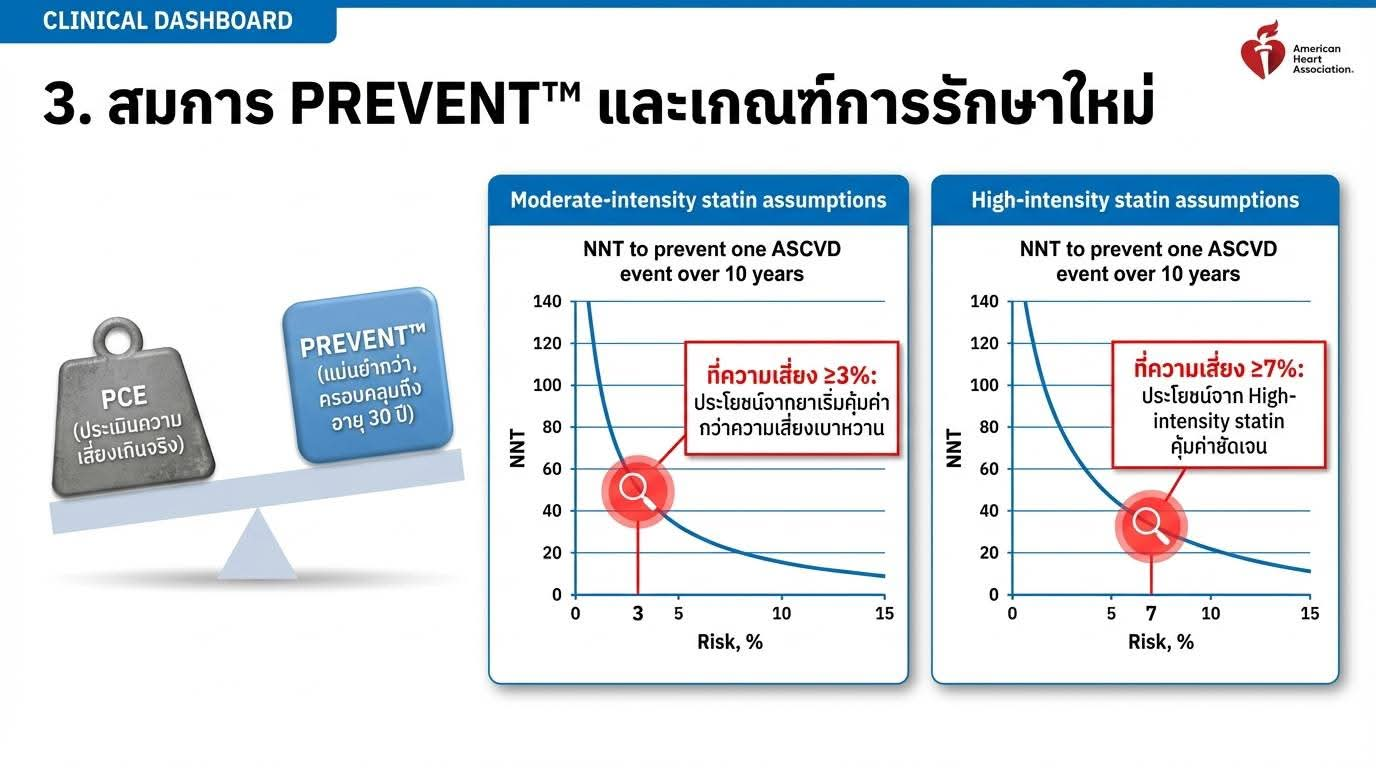
ใช้สมการ PREVENT-ASCVD แทน PCE สำหรับผู้ใหญ่อายุ 30 ถึง 79 ปี
PREVENT พัฒนาจากข้อมูลผู้ใหญ่ชาวอเมริกัน 3.3 ล้านคน แม่นยำกว่า PCE ที่พัฒนาจากข้อมูลเพียง 25,000 คน
PREVENT ไม่ใช้เชื้อชาติเป็นตัวแปร เพราะไม่ได้เพิ่มความแม่นยำในการทำนาย
ค่าความเสี่ยงจาก PREVENT มักต่ำกว่า PCE ประมาณ 40-50% สำหรับ Risk Factor Profile เดียวกัน
สามารถประเมินความเสี่ยงทั้ง 10 ปีและ 30 ปี
มี Optional Variables เพิ่มเติม ได้แก่ HbA1c, Urine Albumin/Creatinine Ratio และ Zip Code (Social Deprivation Index)
แบ่งกลุ่มความเสี่ยงใหม่เป็น 4 ระดับ
1. ความเสี่ยงต่ำ (Low): น้อยกว่า 3%
2. ความเสี่ยงปานกลางค่อนต่ำ (Borderline): 3% ถึงน้อยกว่า 5%
3. ความเสี่ยงปานกลาง (Intermediate): 5% ถึงน้อยกว่า 10%
4. ความเสี่ยงสูง (High): 10% ขึ้นไป
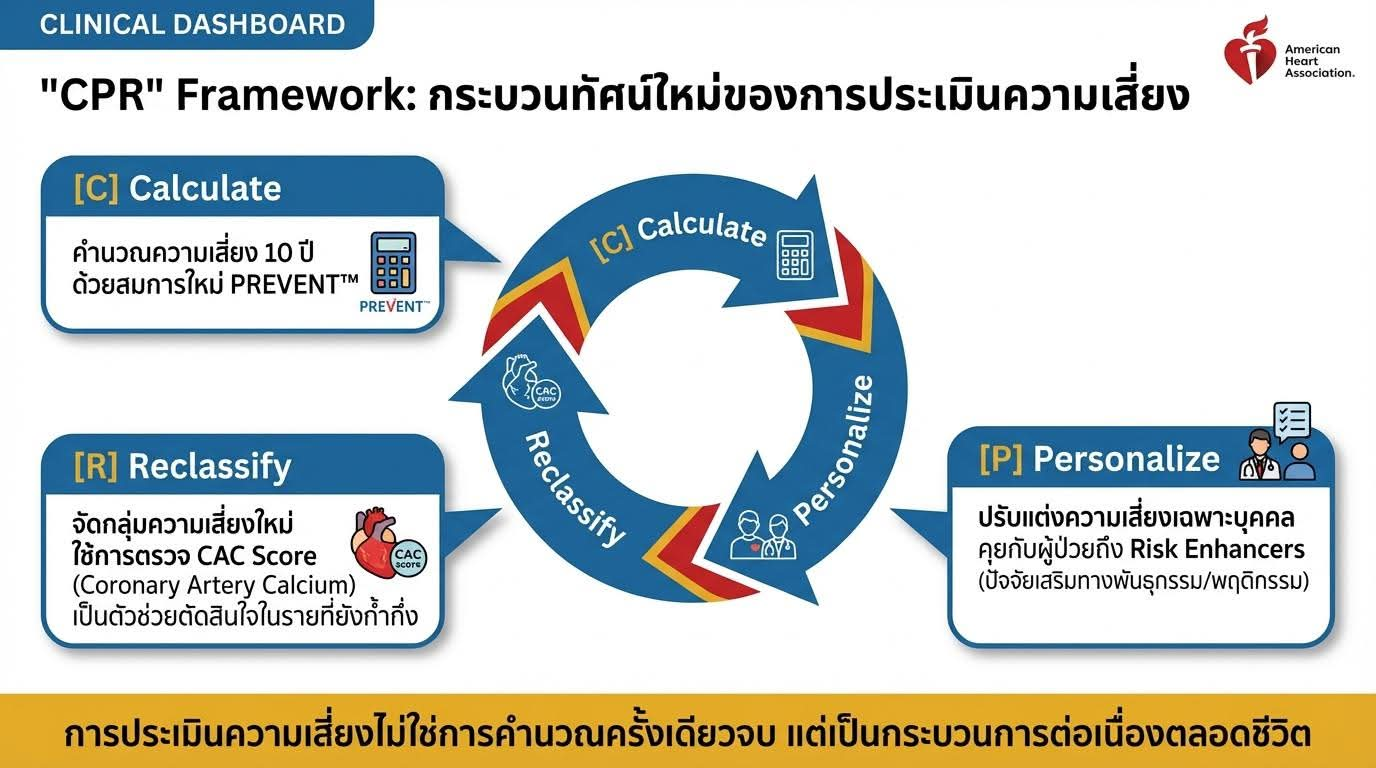
ใช้โมเดล "CPR" ในการตัดสินใจ
C = Calculate ความเสี่ยง 10 ปีด้วย PREVENT-ASCVD
P = Personalize ความเสี่ยงเฉพาะบุคคล โดยพิจารณา Risk Enhancers เช่น ประวัติครอบครัว ASCVD ก่อนวัย, Lp(a) สูง, hsCRP สูง, โรคอักเสบเรื้อรัง, South Asian ancestry
R = Reclassify ด้วย CAC score และทบทวนแผนการรักษา
═══════════════════
เป้าหมาย LDL-C และ non-HDL-C ตามกลุ่มความเสี่ยง
═══════════════════
Low risk (น้อยกว่า 3%): เน้น Lifestyle, พิจารณา Statin หาก LDL-C 160-189 mg/dL หรือ 30-year risk 10% ขึ้นไป
Borderline risk (3 ถึง น้อยกว่า 5%): Moderate-intensity statin, เป้าหมาย LDL-C น้อยกว่า 100 mg/dL, non-HDL-C น้อยกว่า 130 mg/dL, ลด LDL-C 30-49%
Intermediate risk (5 ถึง น้อยกว่า 10%): อย่างน้อย Moderate-intensity statin, เป้าหมาย LDL-C น้อยกว่า 100 mg/dL, non-HDL-C น้อยกว่า 130 mg/dL, ลด LDL-C 30-49% ขึ้นไป หากความเสี่ยงสูงกว่าให้ใช้ High-intensity statin ลด 50% ขึ้นไป
High risk (10% ขึ้นไป): High-intensity statin, เป้าหมาย LDL-C น้อยกว่า 70 mg/dL, non-HDL-C น้อยกว่า 100 mg/dL, ลด LDL-C 50% ขึ้นไป
ASCVD (Secondary prevention, not very high risk): High-intensity statin, เป้าหมาย LDL-C น้อยกว่า 70 mg/dL, non-HDL-C น้อยกว่า 100 mg/dL
ASCVD (Very high risk): เป้าหมาย LDL-C น้อยกว่า 55 mg/dL, non-HDL-C น้อยกว่า 85 mg/dL
Severe Hypercholesterolemia (LDL-C 190 ขึ้นไป) ที่มี ASCVD: เป้าหมาย LDL-C น้อยกว่า 55 mg/dL
Severe Hypercholesterolemia ที่ไม่มี ASCVD แต่มี HeFH หรือปัจจัยเสี่ยงเพิ่ม: เป้าหมาย LDL-C น้อยกว่า 70 mg/dL
Very High Risk ASCVD หมายถึง มีประวัติ Major ASCVD Events หลายครั้ง (เช่น ACS ใน 12 เดือน, MI, Ischemic Stroke, Symptomatic PAD) หรือมี 1 Major Event + High-Risk Conditions หลายข้อ (อายุมากกว่า 65 ปี, เบาหวาน, สูบบุหรี่, ความดันสูง, HF, LDL-C มากกว่า 100 แม้ใช้ยาเต็มที่)
═══════════════════
ยาลดไขมัน: Statin และ Nonstatin
═══════════════════
Statin ยังเป็นยาตัวแรก (First-Line) ในทุกกลุ่มผู้ป่วย
High-intensity statin (Atorvastatin 40-80 mg, Rosuvastatin 20-40 mg): ลด LDL-C 50% ขึ้นไป
Moderate-intensity statin: ลด LDL-C 30-49%
ผู้ที่มีเชื้อสาย East Asian อาจมีผลข้างเคียงมากกว่า ควรเริ่มต้นขนาดต่ำ
Nonstatin ที่มีหลักฐานสนับสนุน:
Ezetimibe: ลด LDL-C เพิ่มเติม 18-25%, ผลข้างเคียงน้อย, มีหลักฐานจาก IMPROVE-IT Trial
PCSK9 Monoclonal Antibodies (Evolocumab, Alirocumab): ลด LDL-C 45-64%, มีหลักฐานจาก FOURIER และ ODYSSEY OUTCOMES, ราคา ~$5,850/ปี ซึ่ง Cost-Effective โดยเฉพาะเมื่อ LDL-C มากกว่า 100
Inclisiran (siRNA-based PCSK9 inhibitor): ลด LDL-C 48-52%, ฉีดทุก 6 เดือน, CVOT กำลังดำเนินการ
Bempedoic Acid: ลด LDL-C 17-24%, มีหลักฐานจาก CLEAR Outcomes Trial (ARR 1.6%), เหมาะสำหรับผู้ที่แพ้ Statin
Bile Acid Sequestrants: ไม่ถูกดูดซึมเข้าร่างกาย แต่มีผลข้างเคียงทางเดินอาหารและ Drug Interactions
ยาที่ไม่แนะนำ:
Niacin: ไม่แนะนำเป็น Routine เพราะ CVOT ไม่พบประโยชน์เพิ่มเมื่อใช้ร่วมกับ Statin และมีผลข้างเคียงสูง
Gemfibrozil: ห้ามใช้ร่วมกับ Statin เพราะเพิ่มความเสี่ยง Muscle-Related Side Effects
Fibrates ทั่วไป: ไม่แนะนำเป็น Routine เพื่อลดความเสี่ยง ASCVD
═══════════════════
Lp(a): คำแนะนำใหม่ที่สำคัญมาก
═══════════════════
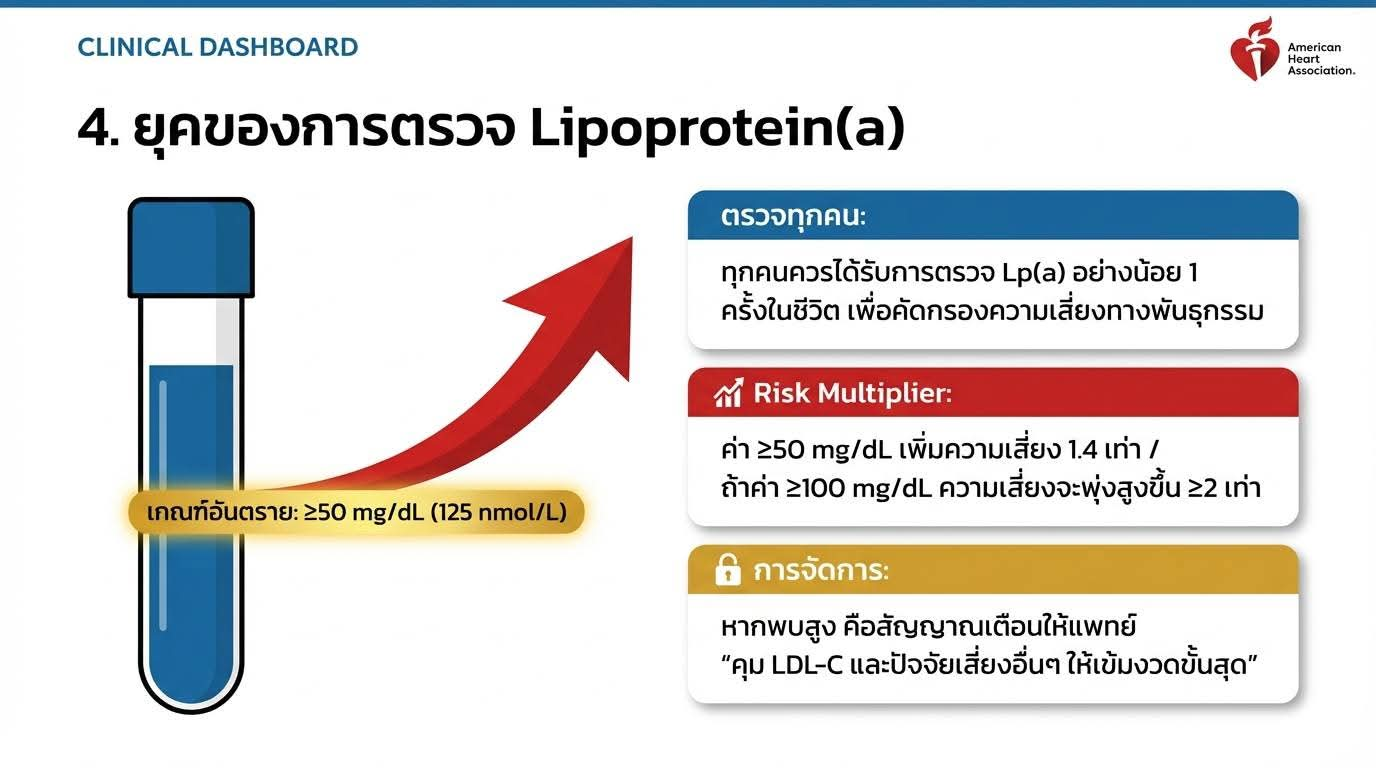
แนะนำตรวจ Lp(a) อย่างน้อย 1 ครั้งในผู้ใหญ่ทุกคน (Class 1, Level B-NR)
Lp(a) เป็น LDL-Like Particle ที่มี Apolipoprotein(a) เกาะอยู่ ระดับส่วนใหญ่ถูกกำหนดทางพันธุกรรม
ค่า Lp(a) 125 nmol/L (50 mg/dL) ขึ้นไป ถือเป็น Risk-Enhancing Factor เพิ่มความเสี่ยง ASCVD ประมาณ 1.4 เท่า
ค่า Lp(a) 250 nmol/L (100 mg/dL) ขึ้นไป เพิ่มความเสี่ยง 2 เท่าขึ้นไป
ค่า Lp(a) 200 nmol/L (75 mg/dL) ขึ้นไป ควรส่งต่อ Lipid Specialist
Lp(a) ตรวจครั้งเดียวเพียงพอ ไม่ต้องอดอาหาร ระดับคงที่ตลอดชีวิตยกเว้นบางภาวะ เช่น หมดประจำเดือน, โรคไต, โรคตับ, โรคไทรอยด์
ค่า Lp(a) มักสูงสุดในคนเชื้อสาย African หรือ South Asian แต่ Relative Risk เท่ากันทุกเชื้อชาติ
หาก Lp(a) สูง ควรลด LDL-C ให้เข้มข้นยิ่งขึ้น และควบคุมปัจจัยเสี่ยงอื่นๆ อย่างจริงจัง
แนะนำ Cascade Testing ในญาติสายตรงของผู้ที่มี Lp(a) สูง, FH หรือ Premature ASCVD
ควรใช้ Lab ที่ตรวจด้วย Assay ที่ไม่ได้รับผลกระทบจากขนาด Apo(a) Isoform และ Traceable to Reference Standards
แนะนำรายงานเป็น nmol/L (หน่วย Molar) มากกว่า mg/dL (หน่วย Mass)
═══════════════════
ApoB: เครื่องมือใหม่ในการประเมินความเสี่ยง
═══════════════════
ApoB วัดจำนวน Atherogenic Lipoproteins โดยตรง (LDL, VLDL, Lp(a)) แม่นยำกว่า LDL-C ที่วัดแค่มวลคอเลสเตอรอลใน LDL Particles
ในผู้ที่รับยาลดไขมัน โดยเฉพาะผู้ที่มี ASCVD, CKM Syndrome, เบาหวาน หรือ TG สูง: ตรวจ ApoB เพื่อประเมินว่าต้องเพิ่มยาหรือไม่ (Class 2a)
กรณี LDL-C ถึงเป้าแล้วแต่ ApoB ยังสูง: ยังมี Residual Risk อยู่ อาจต้องเพิ่มยา
สำคัญอย่างยิ่งในผู้ป่วยที่มี TG มากกว่า 200 mg/dL, เบาหวาน หรือ LDL-C น้อยกว่า 70 mg/dL เพราะในกลุ่มนี้ LDL Particles มักเล็กและ Cholesterol-Depleted ทำให้ LDL-C ต่ำเกินจริง
เมื่อใช้สมการ Martin/Hopkins คำนวณ LDL-C: ความไม่สอดคล้อง (Discordance) ระหว่าง LDL-C กับ ApoB ลดลงอย่างมาก
ApoB ไม่ได้รับผลกระทบจากการอดอาหาร ใช้ Standardized Assay
═══════════════════
CAC Score: บทบาทที่ชัดเจนยิ่งขึ้น
═══════════════════
แนะนำทำ CAC ในผู้ชายอายุ 40 ปีขึ้นไป และผู้หญิงอายุ 45 ปีขึ้นไป เพื่อประเมินความเสี่ยง
CAC score = 0 AU: หากไม่มี FH, เบาหวาน, สูบบุหรี่ หรือประวัติครอบครัว ASCVD ก่อนวัย อาจเลื่อนการใช้ยา แล้วตรวจ CAC ซ้ำใน 3-7 ปี
CAC score มากกว่า 0 AU ในกลุ่ม Intermediate/Borderline risk: แนะนำเริ่มยาลดไขมัน (Class 1)
CAC 1-99 AU (น้อยกว่า Percentile 75): Moderate-intensity statin, เป้า LDL-C น้อยกว่า 100 mg/dL
CAC 100-299 AU หรือ Percentile 75 ขึ้นไป: เป้า LDL-C น้อยกว่า 70 mg/dL, ลด 50% ขึ้นไป
CAC 300-999 AU: เป้า LDL-C น้อยกว่า 70 mg/dL และอาจพิจารณาลดถึง น้อยกว่า 55 mg/dL ด้วย Nonstatin
CAC 1000 AU ขึ้นไป: ความเสี่ยงเทียบเท่า Secondary Prevention, เป้า LDL-C น้อยกว่า 55 mg/dL, non-HDL-C น้อยกว่า 85 mg/dL
คำแนะนำใหม่: หากพบ CAC โดยบังเอิญจาก CT scan อื่น (เช่น CT chest, CT abdomen) ให้นำมาประกอบการตัดสินใจรักษา
NOTIFY-1 Study แสดงว่าการแจ้ง CAC ที่พบโดยบังเอิญให้แพทย์และผู้ป่วยทราบ เพิ่มการสั่งยา Statin อย่างมีนัยสำคัญ
รองรับการใช้ AI-Based Algorithm ในการประเมิน CAC จาก Noncardiac CT
═══════════════════
การคำนวณ LDL-C: เลิกใช้สูตร Friedewald
═══════════════════
แนะนำใช้สมการ Martin/Hopkins หรือ Sampson/NIH แทนสูตร Friedewald (Class 1)
แม่นยำกว่าโดยเฉพาะเมื่อ TG สูงกว่า 150 mg/dL, LDL-C ต่ำกว่า 70 mg/dL หรือ non-HDL-C ต่ำกว่า 100 mg/dL
สูตร Friedewald ใช้ไม่ได้เลยเมื่อ TG 400 mg/dL ขึ้นไป
ทั้งสองสมการใหม่ใช้ได้ทั้งในภาวะอดอาหารและไม่อดอาหาร
การรายงาน non-HDL-C (คำนวณจาก TC ลบ HDL-C) เป็น Routine: แนะนำ (Class 1) เพราะสัมพันธ์กับ ApoB ดีกว่า LDL-C
ไม่แนะนำตรวจ Advanced Lipoprotein Testing แบบ Routine (เช่น NMR Spectroscopy, Ion Mobility) เพราะไม่ได้เพิ่มการ Reclassify ความเสี่ยงเหนือกว่า Standard Lipid Profile + ApoB + Lp(a)
═══════════════════
กลุ่มพิเศษที่มีคำแนะนำใหม่
═══════════════════
เบาหวาน (อายุ 40-75 ปี ไม่มี ASCVD)
Moderate-intensity statin เป็นอย่างน้อย (Class 1)
เป้าหมาย LDL-C น้อยกว่า 100 mg/dL, non-HDL-C น้อยกว่า 130 mg/dL, ลด LDL-C 30-49%
หากมีปัจจัยเสี่ยงหลายอย่าง: High-intensity statin (Class 2a)
เป้าหมาย LDL-C น้อยกว่า 70 mg/dL, non-HDL-C น้อยกว่า 100 mg/dL, ลด LDL-C 50% ขึ้นไป
CKD Stage 3 ขึ้นไป
แนะนำ Statin โดยไม่ขึ้นกับระดับ LDL-C (Class 1)
หากมี ASCVD ร่วมด้วย: High-intensity statin + Ezetimibe + PCSK9 mAb, เป้า LDL-C น้อยกว่า 55 mg/dL
CKD ที่ต้องฟอกไต: เริ่ม Statin ใหม่ไม่แนะนำ แต่หากใช้อยู่แล้วอาจพิจารณาใช้ต่อ
ระวัง Rosuvastatin ใน CKD รุนแรง (GFR น้อยกว่า 30): อาจต้องลดขนาดยา (ไม่เกิน 10 mg)
ผู้ติดเชื้อ HIV (อายุ 40-75 ปี)
แนะนำ Statin เพื่อลดความเสี่ยง ASCVD (Class 1, คำแนะนำใหม่)
หลักฐานจาก REPRIEVE Trial: Pitavastatin 4 mg ลดความเสี่ยง MACE ลง 35% เทียบกับ Placebo ตลอด Median 5.1 ปี
ระวัง Drug Interactions: Lovastatin, Simvastatin ห้ามใช้ร่วมกับ Protease Inhibitors
Pitavastatin, Rosuvastatin, Pravastatin ปลอดภัยกว่าเพราะไม่ผ่าน CYP3A4 เป็นหลัก
ผู้ป่วยมะเร็ง
ผู้รอดชีวิตจากมะเร็ง (Life Expectancy 2 ปีขึ้นไป): รักษาเหมือนผู้ไม่มีประวัติมะเร็ง (Class 1)
ผู้ป่วยมะเร็งที่กำลังรักษาอยู่และใช้ Statin อยู่: ควรใช้ต่อ (Class 1)
CVD เป็นสาเหตุการเสียชีวิตอันดับ 2 ในผู้ป่วยมะเร็ง และอันดับ 1 ในผู้รอดชีวิตระยะยาว
Statin อาจช่วยป้องกัน Anthracycline-Induced Cardiotoxicity (Class 2b)
หญิงตั้งครรภ์และให้นมบุตร
หยุด Statin 1-2 เดือนก่อนตั้งครรภ์ หรือทันทีที่ทราบว่าตั้งครรภ์ (Class 1)
ข้อยกเว้น: ผู้ป่วย FH หรือมี ASCVD อาจพิจารณาใช้ Statin ต่อ (Pravastatin) หลังปรึกษาแพทย์ (Class 2b)
TG สูงรุนแรงขณะตั้งครรภ์ (500 mg/dL ขึ้นไป): ใช้ Fibrates (หลังไตรมาสแรก) หรือ Omega-3 Ethyl Esters (Class 2a)
Bile Acid Sequestrants ปลอดภัยเพราะไม่ถูกดูดซึม
Meta-Analysis ล่าสุด: Statin ไม่เพิ่ม Congenital Malformations อย่างมีนัยสำคัญ แต่ยังต้องระวัง
ผู้สูงอายุ (มากกว่า 75 ปี)
ผู้ที่ใช้ Statin อยู่แล้ว: ควรใช้ต่อ (Class 1)
เริ่ม Moderate-Intensity Statin ใหม่ได้ หากอายุขัยคาดว่ามากกว่า 2.5 ปี (Class 2b)
Life Expectancy น้อยกว่า 1 ปี: อาจพิจารณาหยุดยา (Class 2b)
CAC = 0 ในผู้สูงอายุ: อาจหลีกเลี่ยง LLT ได้
ปัจจัยเสี่ยงด้านการเจริญพันธุ์ (Reproductive Risk Markers)
หมดประจำเดือนก่อนอายุ 45 ปี
หมดประจำเดือนก่อนอายุ 40 ปี (Premature Menopause)
ครรภ์เป็นพิษ (Preeclampsia)
เบาหวานขณะตั้งครรภ์ (Gestational Diabetes)
คลอดก่อนกำหนด (Preterm Delivery)
PCOS
Early Menarche (น้อยกว่า 10 ปี)
ทั้งหมดนี้ถือเป็น Risk Enhancers ที่ช่วยในการตัดสินใจเริ่มยา (Class 2a)
═══════════════════
Severe Hypercholesterolemia และ FH
═══════════════════
LDL-C 190 mg/dL ขึ้นไป ไม่มี ASCVD แต่มี HeFH หรือปัจจัยเสี่ยง: Maximally tolerated statin + Ezetimibe + PCSK9 mAb + Bempedoic acid เป้า LDL-C น้อยกว่า 70 mg/dL (Class 1)
LDL-C 190 mg/dL ขึ้นไป ที่มี ASCVD: เป้า LDL-C น้อยกว่า 55 mg/dL (Class 1)
Inclisiran: พิจารณาใช้ใน LDL-C 100 mg/dL ขึ้นไป แม้ใช้ Statin + Ezetimibe เต็มที่ (Class 2a)
HoFH ที่ใช้ Statin + Ezetimibe + PCSK9 mAb แล้ว LDL-C ยังมากกว่า 100: อาจพิจารณา Evinacumab (Class 2b)
Genetic Testing สำหรับ FH ในเด็ก: Class 2a, ช่วยยืนยันวินิจฉัยและ Cascade Screening
═══════════════════
Lifestyle: พื้นฐานที่ขาดไม่ได้
═══════════════════
Lifestyle เป็น Class 1A Recommendation สำหรับทุกกลุ่ม
AHA Life's Essential 8: อาหาร, ออกกำลังกาย, น้ำหนัก, การนอน, การจัดการความเครียด, งดบุหรี่, คอเลสเตอรอล, น้ำตาลในเลือด
อาหารลด LDL-C
Mediterranean Diet, DASH, Plant-Based: หลักฐานดีที่สุด
Vegan Diet ลด LDL-C ได้ประมาณ 14.8 mg/dL (RCT Crossover)
Vegetarian/Vegan vs Omnivorous: ลด LDL-C 11.6 mg/dL
Portfolio Diet (ถั่ว + โปรตีนถั่วเหลือง + ใยอาหาร + Plant Sterols): ลด LDL-C 26 mg/dL
ถั่ว 1 Serving/วัน: ลด LDL-C 4.8 mg/dL
Oatmeal 3 Servings/วัน: ลด LDL-C น้อยกว่า 5 mg/dL
Plant-Based Protein vs Meat: ลด LDL-C 7.7 mg/dL
ลดไขมันอิ่มตัว (Saturated Fat) แทนด้วยไขมันไม่อิ่มตัว: ช่วยลด LDL-C
อาหารลด TG
TG 150-499: ลดน้ำตาลเพิ่ม, Refined Carbs, ไขมันอิ่มตัว, จำกัดแอลกอฮอล์
TG 500-999: เข้มงวดขึ้น, งดแอลกอฮอล์, จำกัดไขมันรวม
TG 1000 ขึ้นไป: จำกัดไขมันรวมให้ต่ำมาก (10-15% ของ Calories), งดแอลกอฮอล์และน้ำตาลเพิ่มทั้งหมด, ส่ง RDN (Class 1)
Very Low Carb Diet ลด TG ได้ดีกว่า Low Carb (~24 vs ~16 mg/dL)
Lifestyle สามารถลด TG ได้สูงสุดถึง 70% ในบางคน
ออกกำลังกาย
Aerobic อย่างน้อย 150 นาที/สัปดาห์ (Moderate) หรือ 75 นาที/สัปดาห์ (Vigorous)
Resistance Exercise อย่างน้อย 2 วัน/สัปดาห์
Meta-Analysis 148 RCTs: เพิ่ม HDL-C 2.11 mg/dL, ลด LDL-C 7.22 mg/dL, ลด TG 8.01 mg/dL
น้ำหนัก
ลดน้ำหนัก 5-10% ช่วยลด TG ได้ประมาณ 4 mg/dL ต่อน้ำหนักที่ลด 1 กก.
ผลต่อ LDL-C น้อยกว่า (~0.3-1.7 mg/dL ต่อ กก.)
GLP-1 Receptor Agonists: มีหลักฐานลด CVD Events, ลด TG และ LDL-C ตามสัดส่วนน้ำหนักที่ลด
Ketogenic Diet: ระวัง LDL-C อาจสูงขึ้นมากในบางคน โดยเฉพาะเมื่อกินผลิตภัณฑ์จากสัตว์มาก
อาหารเสริม
ไม่แนะนำ (Class 3: No Benefit)
Fish Oil, Cinnamon, Garlic, Turmeric, Plant Sterols, Red Yeast Rice: ข้อมูลจำกัดและไม่สอดคล้อง
73% ของผู้ป่วย ASCVD ในสหรัฐฯ ใช้อาหารเสริมอย่างน้อย 1 ชนิด แต่ไม่มีหลักฐานว่าช่วยลดความเสี่ยง
Rosuvastatin 5 mg ลด LDL-C ได้มากกว่าอาหารเสริมทุกชนิดรวมกันอย่างมีนัยสำคัญ
═══════════════════
เด็กและวัยรุ่น
═══════════════════
แนะนำตรวจ Lipid Profile ในเด็กอายุ 9-11 ปี เพื่อค้นหา FH (Class 1)
ภาวะไขมันผิดปกติพบในวัยรุ่นประมาณ 1 ใน 5 คน
HeFH พบ 1 ใน 250-300 คน
การสัมผัส LDL-C สูงตั้งแต่วัยเด็กสัมพันธ์กับ Subclinical Atherosclerosis ตั้งแต่อายุ 8-10 ปี
Cascade Screening ในญาติสายตรงตั้งแต่อายุ 2 ปีขึ้นไป หากมีประวัติครอบครัวเป็น FH หรือ Premature ASCVD (Class 2a)
เด็ก FH อายุ 8 ปีขึ้นไป ที่ LDL-C ยังสูงกว่า 160 mg/dL หลัง Lifestyle 3-6 เดือน: เริ่ม Statin (Class 1)
Statin ในเด็ก: ลด LDL-C 30-50%, ปลอดภัย, ไม่กระทบการเจริญเติบโต
Pravastatin ในเด็ก FH: Follow-up 20 ปีพบ ASCVD Events ลดลงเทียบกับกลุ่มควบคุม
แนะนำตรวจ Genetic Testing ในเด็กที่สงสัย FH (Class 2a) เพราะ 70-80% ของเด็ก FH จะพบ Pathogenic Variant
═══════════════════
การ Monitor และ Follow-Up
═══════════════════
ตรวจ Lipid Profile 4-12 สัปดาห์หลังเริ่มยาหรือปรับยา (Class 1, Level A)
หลังจากนั้นทุก 6-12 เดือน
หากยาคงที่และ Lipid Profile คงที่: ทุก 12 เดือนเพียงพอ
Nonfasting Lipid Profile ใช้ได้ในกรณีส่วนใหญ่
ตรวจ Fasting เมื่อมี Hypertriglyceridemia ที่ทราบแล้ว
การตรวจ Lipid Profile สม่ำเสมอช่วยเพิ่ม Medication Adherence และลด Therapeutic Inertia
═══════════════════
⚠️ Statin-Attributed Muscle Symptoms (SAMS)
═══════════════════
SAMS เป็นสาเหตุหลักที่ผู้ป่วยหยุด Statin
หากไม่ทน Statin: ลองเปลี่ยนชนิด, ลดขนาดยา หรือใช้ทุกวันเว้นวัน
Bempedoic Acid เป็นทางเลือกที่ดีสำหรับผู้แพ้ Statin: ไม่ออกฤทธิ์ในกล้ามเนื้อ
Ezetimibe, PCSK9 mAb, Inclisiran: ทางเลือกเพิ่มเติม
หากแพ้ Statin 2 ชนิดขึ้นไป: ควรส่งต่อ Lipid Specialist
═══════════════════
Polygenic Risk Scores (PRS): อนาคตของการประเมินความเสี่ยง
═══════════════════
PRS ช่วยประเมินความเสี่ยงทางพันธุกรรมของ CAD เพิ่มเติมจากปัจจัยเสี่ยงทางคลินิก
ผลดีที่สุดในผู้ใหญ่อายุน้อยกว่า 55 ปี
High CAD PRS สัมพันธ์กับประโยชน์ที่มากขึ้นจาก LLT
ยังไม่ได้ให้คำแนะนำระดับ Class เพราะต้องมีการ Standardize และ Validate เพิ่มเติม
PRS แต่ละชนิดอาจให้ผลต่างกัน ต้องรอ Integrative Methods ที่ดีขึ้น
═══════════════════
สรุปสิ่งที่ต้องจำ
═══════════════════
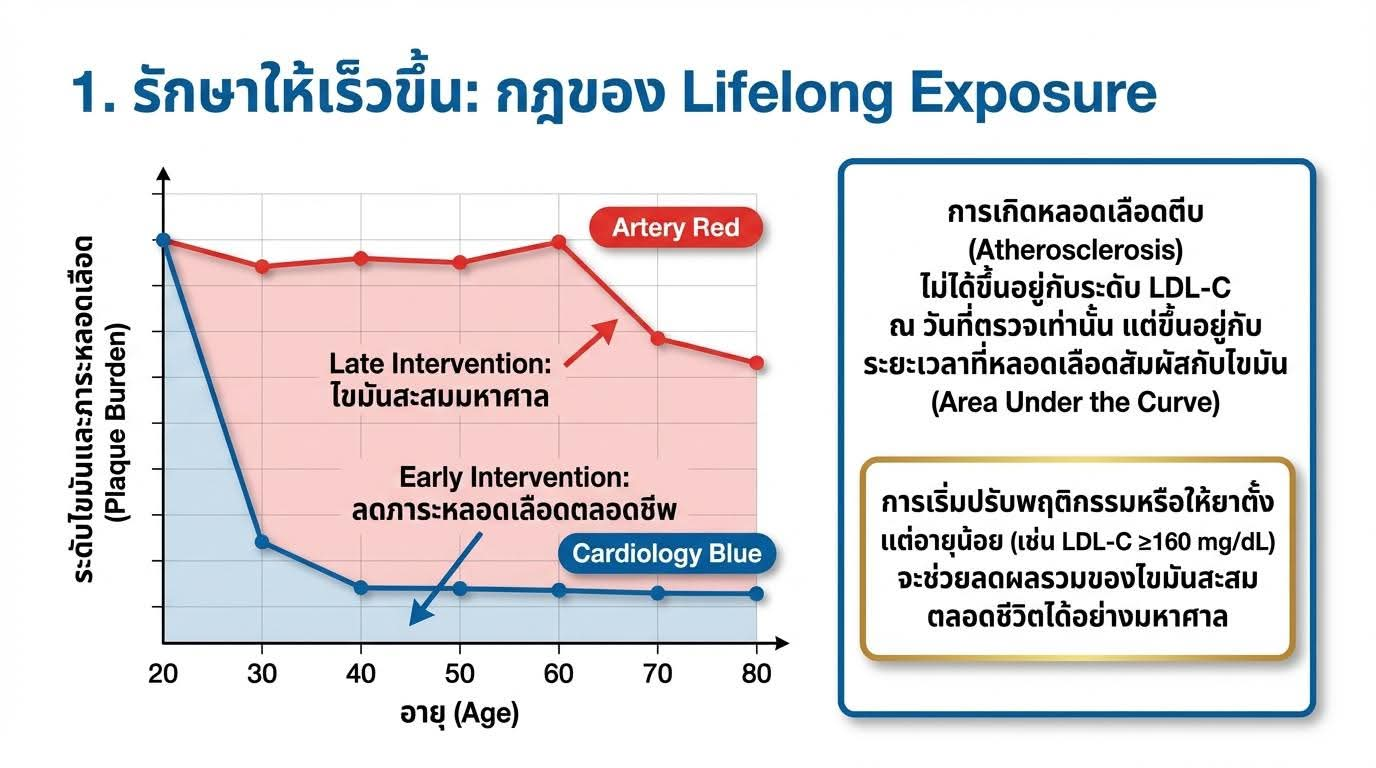
รักษาเร็วขึ้น: ลดระยะเวลาสัมผัส Atherogenic Lipoproteins ตลอดชีวิต
เป้าหมาย LDL-C เป็นตัวเลขกลับมาแล้ว ควบคู่กับ % การลดลง
ตรวจ Lp(a) อย่างน้อย 1 ครั้งในทุกคน
ใช้สมการ PREVENT แทน PCE (แม่นยำกว่ามาก)
ใช้สมการ Martin/Hopkins หรือ Sampson/NIH แทน Friedewald
ApoB ช่วยประเมินความเสี่ยงที่ซ่อนอยู่ โดยเฉพาะเมื่อ TG สูงหรือเบาหวาน
CAC มีบทบาทชัดเจนในการปรับระดับการรักษา ตั้งแต่ CAC 0 ถึง 1000 ขึ้นไป
Nonstatin มีบทบาทมากขึ้น: Ezetimibe, PCSK9 mAb, Bempedoic Acid, Inclisiran
อาหารเสริมไม่ช่วยลดไขมัน ใช้ยาดีกว่า
Lifestyle ยังเป็นพื้นฐานที่ขาดไม่ได้ในทุกกลุ่ม
ตรวจคัดกรองไขมันในเด็กอายุ 9-11 ปี และรักษา FH ตั้งแต่เนิ่นๆ
กลุ่มพิเศษ (HIV, CKD, มะเร็ง, ตั้งครรภ์, ผู้สูงอายุ) มีคำแนะนำเฉพาะทาง
═══════════════════
ที่มา: Blumenthal RS, et al. 2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia. Circulation. 2026;153:e00-e00.

 : 0 ใบ
: 0 ใบ
 : 0 ใบ
: 0 ใบ



 : 0 ใบ
: 0 ใบ
 : 0 ใบ
: 0 ใบ


 : 0 ใบ
: 0 ใบ
 : 0 ใบ
: 0 ใบ